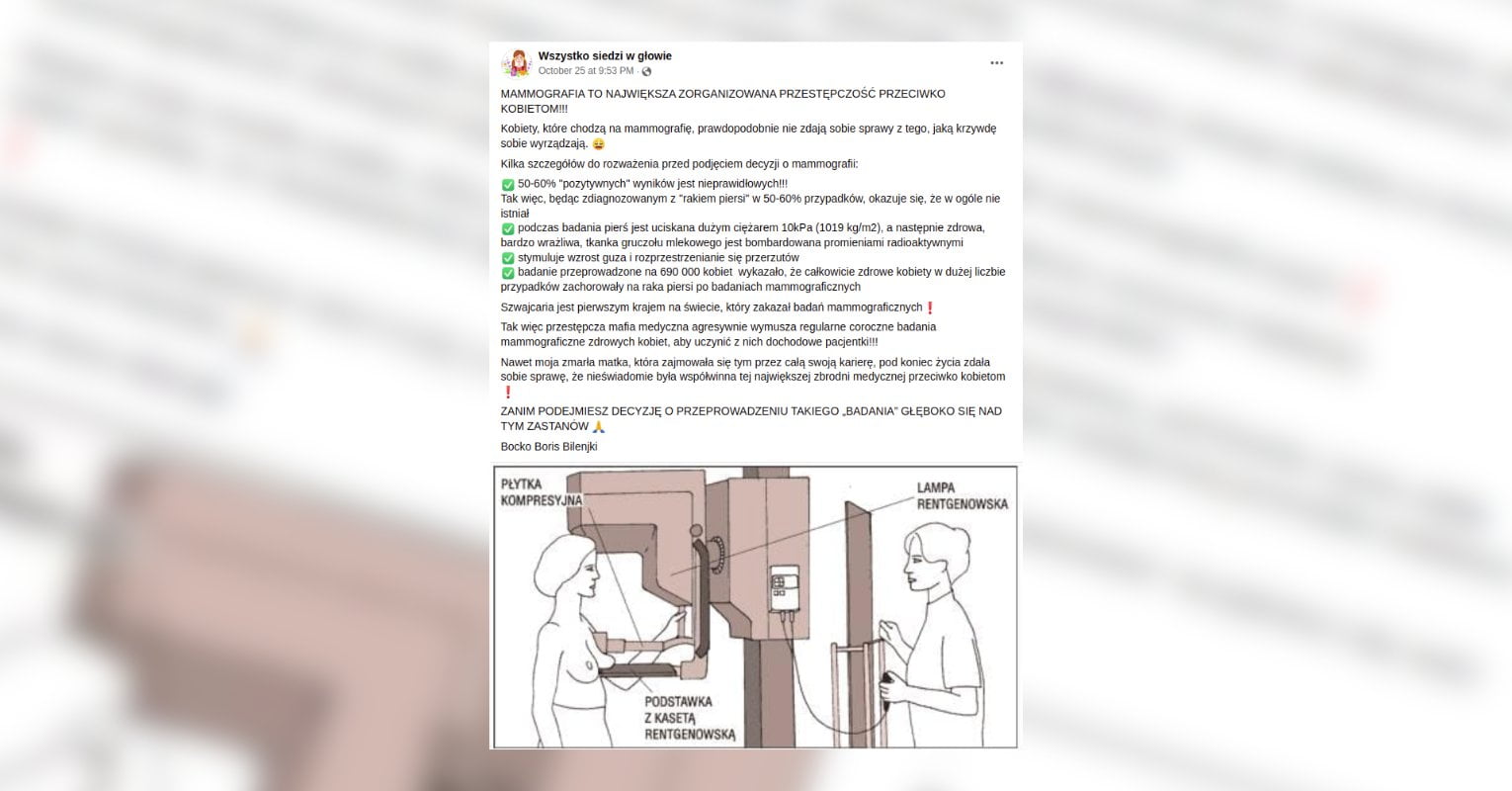
Mammografia jest badaniem obrazowym wykorzystywanym w profilaktyce raka piersi. Pod koniec października w mediach społecznościowych udostępniano szkodliwy post, zniechęcający kobiety do poddawania się temu badaniu. Jego autor twierdził, iż „mammografia to największa zorganizowana przestępczość przeciw kobietom”. Na poparcie tej tezy podawał fałszywe informacje dotyczące m.in. jej bezpieczeństwa i poprawności wyników.
Post był udostępniany przez tysiące osób m.in. na Facebooku (1, 2, 3, 4, 5), portalu gloria.tv, Telegramie (1, 2, 3, 4) czy stronie Wolni Słowianie. Podobną treść znajdziemy też na niemieckojęzycznych i włoskojęzycznych kanałach na Telegramie (1, 2, 3), na szwajcarskiej stronie Wacht Auf oraz w niemieckojęzycznych wpisach na portalu X. Ze względu na mnogość fałszywych tez, które się w nim znalazły, postanowiliśmy opisać każdą z osobna.
 Źródło: Facebook
Źródło: FacebookCzym jest mammografia?
Mammografia to najbardziej szczegółowe i najczulsze badanie w profilaktyce raka piersi. Polega na prześwietleniu tkanek piersi promieniami
rentgenowskimi. Pozwala to znaleźć nieprawidłowości, zanim będzie je można wyczuć dotykiem (palpacyjnie). W trakcie badania wykonuje się po dwa zdjęcia RTG (z użyciem minimalnej dawki promieniowania rentgenowskiego) każdej piersi, które są następnie oceniane przez dwóch lub trzech specjalistów.
Aby wykonać dobre zdjęcia, konieczny jest ucisk piersi. Pomaga on zmniejszyć prawdopodobieństwo wystąpienia artefaktów (np. związanych z ruchem pacjentki). Dodatkowo, jeżeli pierś byłaby fotografowana bez ucisku, wewnętrzne struktury nakładałyby się na siebie. Lekarzowi trudno byłoby wtedy dostrzec nieprawidłowości. Co więcej, ucisk zastosowany w czasie unieruchomienia piersi jest niezbędny w celu zmniejszenia dawki promieniowania rentgenowskie go.
W Polsce w 2016 roku zgłoszono 24,1 tys. przypadków nowotworów piersi, co dało współczynnik zapadalności na poziomie 62,8/100 tys. Liczba zgonów z powodu raka piersi wyniosła 6895 kobiet w 2018 roku, a w przypadku mężczyzn odnotowano 75 zgonów.
Mammografia zalecana jest przeważnie kobietom po 45 roku życia. Przed menopauzą piersi mają inną budowę – dominuje w nich gęsta tkanka gruczołowa, która na zdjęciu jest zabarwiona na biało, podczas gdy tkanka tłuszczowa na ciemno. Zmiany nowotworowe są jasne, stąd trudne do wykrycia tą metodą. Dużo łatwiej znaleźć podejrzaną nieprawidłowość u kobiety po menopauzie, ponieważ z wiekiem struktura piersi się zmienia. Ilość tkanki gruczołowej zmniejsza się i zostaje ona zastąpiona przez tkankę tłuszczową. Z tego powodu młodym kobietom zaleca się badanie USG. Ostatecznie rodzaj zalecanego badania może być też zależny od obfitości biustu.
Korzyści płynące z badań mammograficznych
Coroczna mammografia przesiewowa u osób w wieku od 40 do 84 lat pozwala na zmniejszenie śmiertelności choćby o 40% w porównaniu z brakiem badań przesiewowych.
Badania przesiewowe pozwalają wykryć raka piersi na wcześniejszym etapie. W porównaniu z nowotworami objawowymi nowotwory wykrywane dzięki badań przesiewowych są zwykle mniejsze i nie zajmują węzłów chłonnych. W ich przypadku rokowania są bardzo optymistyczne, w perspektywie 5-letniej przeżywalność wynosi aż 99%. Podczas gdy zajęcie regionalnych węzłów chłonnych przez nowotwór zmniejsza szanse przeżycia do 86% w tym samym okresie, a przerzuty do narządów odległych dramatycznie zmniejszają wskaźnik do zaledwie 27%. Dlatego tak ważne są badania mammograficzne, które pozwalają rozpocząć leczenie, kiedy szanse na przeżycie wynoszą niemal 100%.
Stopień zaawansowania wpływa również na możliwości leczenia – rozleglejsze stadia choroby wymagają agresywniejszej interwencji. Kobiety, które nie poddają się badaniom przesiewowym, są bardziej narażone na mastektomię, wycięcie węzłów pachowych i chemioterapię niż kobiety, które poddają się badaniom przesiewowym.
Jak często mammografia daje wyniki fałszywie dodatnie?

Fałsz
Więcej o naszym systemie oceniania:W literaturze dotyczacej mammografii fałszywie dodatnie wyniki nie odnoszą się do sytuacji, w której pacjentce powiedziano, iż ma raka piersi, podczas gdy w rzeczywistości go nie miała. Z fałszywie dodatnim wynikiem mamy do czynienia, kiedy pacjentka z nieprawidłowym (tzn. sugerującym zmiany nowotworowe) wynikiem mammografii zostaje skierowana na dalszą diagnostykę (obejmującą dodatkowe badania obrazowe i ewentualnie biopsję), a ta nie potwierdzi diagnozy lub wskaże na łagodny charakter zmian.
Badania wykazują, iż skumulowane ryzyko fałszywie dodatniego wyniku mammografii u kobiet, które rozpoczynają badania przesiewowe w wieku 50 lat i przechodzą 10 badań przesiewowych (jedno badanie co dwa lata), wynosi 20%. Z kolei w Stanach Zjednoczonych około połowa kobiet wykonujących coroczne badania mammograficzne w ciągu 10 lat będzie miała w pewnym momencie wynik fałszywie dodatni.
Ryzyko fałszywie dodatniego wyniku jest zdecydowanie wyższe w przypadku pierwszego badania. Wynika to z braku możliwości oceny stabilności potencjalnie łagodnych zmian. Ryzyko to jednak drastycznie spada w sytuacji, gdy lekarz ma możliwość porównania aktualnego zdjęcia z wcześniejszym badaniem.
Okazuje się jednak również, iż u kobiety z fałszywie pozytywnym wynikiem istnieje jednocześnie wyższe ryzyko zachorowania na raka piersi. Zachorowanie w krótkim okresie po badaniu wiąże się najprawdopodobniej z błędną klasyfikacją, tj. wynik prawdziwie pozytywny został błędnie oznaczony jako negatywny. Natomiast zachorowanie oddalone w czasie według niektórych badaczy świadczy o tym, iż fałszywie dodatnie wyniki są raczej markerami ryzyka rozwoju raka piersi w późniejszym okresie życia niż prekursorami nowotworu złośliwego.
Skąd tak wysoki wskaźnik ryzyka w udostępnianym poście? Szukając odpowiedzi na to pytanie, rozważmy również opcję, w której autor pomylił wynik fałszywie pozytywny z nadrozpoznawalnością.
Czym jest nadrozpoznawalność?
Nadrozpoznawalność nie oznacza sytuacji, w której u pacjentki zidentyfikowano guza, którego w rzeczywistości nie posiadała. Termin ten odnosi się do przypadków, w których u pacjentki zidentyfikowano guza i skierowano ją na dalsze leczenie, jednak w rzeczywistości zmiana była łagodna, nie dawała objawów i nie przyczyniłaby się do zgonu pacjentki.
Negatywne skutki związane z nadrozpoznawalnością raka piersi wynikają m.in. z podejmowania inwazyjnych badań i niepotrzebnych procedur terapeutycznych. Generuje ona również niepotrzebny stres u pacjentek i obciąża budżet ochrony zdrowia. Należy jednak pamiętać, iż wszystkie badania przesiewowe powodują pewną nadmierną diagnozę, ponieważ mają na celu identyfikację pacjentów, zanim wystąpią u nich objawy.
Według badania Canelo-Aybar et al. 2021 prawdopodobieństwo nadrozpoznawalności raka piersi w badaniach mammograficznych wynosi 23% w grupie kobiet poniżej 50 roku życia i 17% w grupie 50-69 lat.
Z kolei badanie Richman et al. 2023 oceniło nadrozpoznawalność raka piersi u kobiet w wieku powyżej 70 lat na:
- 31% dla grupy wiekowej 70-74,
- 47% dla grupy wiekowej 75-84,
- 54% dla grupy kobiet w wieku 85 lat i starszych.
Warto jednak w tym miejscu zaznaczyć, iż przesiewowe badania mammograficzne nie obejmują w Polsce kobiet powyżej 74 roku życia.
Biorąc pod uwagę powyższe informacje, pomylenie fałszywie pozytywnych wyników z nadrozpoznawalnością w dalszym ciągu nie tłumaczy tak dużych rozbieżności pomiędzy stanem faktycznym a tym, co opisał autor udostępnianego posta.
Czy mammografia stymuluje wzrost guza i rozprzestrzenianie się przerzutów?

Fałsz
Więcej o naszym systemie oceniania:Mammografia naraża piersi na niewielkie ilości promieniowania, a korzyści związane z badaniem przewyższają wszelkie możliwe szkody wynikające z narażenia na promieniowanie. Średnio całkowita dawka dla typowej mammografii z 2 zdjęciami każdej piersi wynosi około 0,4 mSv (milisiwerta). Dla porównania średni poziom dawki promieniowania tła (tj. ze źródeł obecnych w środowisku) w Polsce to 2,5 mSv rocznie.
Na fałszywe przeświadczenie o wpływnie mammografi na wzrost guza i rozprzestrzenianie się przerzutów może mieć wpływ opisane w poprzednim wątku zwiększone ryzyko rozwoju raka piersi po uzyskaniu fałszywie dodatniego wyniku badania przesiewowego.
Czy mammografia może u zdrowych kobiet wywołać raka piersi?

Fałsz
Więcej o naszym systemie oceniania:Trudno powiedzieć, na czym oparta jest ta teza, ponieważ we wpisie nie powołano się na żadne źródło. Być może autor pomylił korelację z przyczynowością. Innym powodem może być opisane wyżej zwiększone ryzyko rozwoju raka piersi po uzyskaniu fałszywie dodatniego wyniku badania przesiewowego.
Jedyne znalezione przez nas badanie, które choć trochę pasowało do opisu przytoczonego przez autora, to analiza przeprowadzona przez badaczy Uniwersytetu Kalifornijskiego w 2000 roku. Wykorzystali oni dane 690 993 kobiet w wieku 66-79 lat pochodzące z programu ubezpieczeń społecznych Medicare. Zamiarem autorów była ocena skuteczności mammografii u starszych kobiet.
Ich badanie wykazało, iż przesiewowe badania mammograficzne redukowały ryzyko raka piersi z przerzutami o 43% (w porównaniu do pacjentek niekorzystających z badań przesiewowych). Jednocześnie wczesne stadia nowotworów były wykrywane 3 razy częściej wśród badanych kobiet.
Większość kobiet z rakiem piersi z przerzutami ma objawy choroby. Stadium z przerzutami oznacza często, iż choroba nie została wykryta, gdy była jeszcze potencjalnie uleczalna. Skuteczność programu badań przesiewowych można ocenić na podstawie tego, w jakim stopniu udało się zapobiec wystąpieniu przerzutów. Stąd wzrost ryzyka wykrycia wczesnych stadiów nowotworów nie jest zaskoczeniem. Celem programu badań przesiewowych w kierunku raka piersi jest jego wykrycie we wczesnym stadium, gdy jest on potencjalnie uleczalny, a tym samym zapobieganie progresji do bardziej zaawansowanego stadium i śmierci.
Czy Szwajcaria zakazała badań mammograficznych?

Fałsz
Więcej o naszym systemie oceniania:Nie, Szwajcaria nie zakazała badań mammograficznych.
Mit ten, sięgający 2013 roku, ma swoje źródło w opublikowanym w tym czasie zaleceniu Szwajcarskiej Rady Medycznej (SMB). W dokumencie tym SMB odradziła wprowadzania nowych programów przesiewowych badań mammograficznych oraz zaleciła ograniczenie w czasie tych już istniejących. SMB jednak pełniło jedynie funkcję doradczą, a ich wskazania nie miały mocy wiążącej. Spotkały się natomiast z szeroką krytyką szwajcarskiego środowiska medycznego.
Kilka miesięcy później na łamach The New England Journal of Medicine ukazał się tekst autorstwa członków SMB, bioetyczki Nikoli Biller-Andorno oraz epidemiologa Petera Jüni. Autorzy bronili swojej decyzji, powołując się na argument nadrozpoznawalności (a dokładnie na dane z Canadian National Breast Screening Study). Twierdzili też, iż mammografia nie zmniejsza śmiertelności, powołując się na jeden przegląd z 2013 roku. Źródło to w swojej analizie brało jednak pod uwagę wiele przestarzałych badań z lat 80., a od tego czasu techniki radiologiczne znacznie się zmieniły. Ostatnim z ich argumentów były wyniki ankiety przeprowadzonej w USA wskazujące na zawyżanie roli mammografi w redukcji śmiertelności w świadomości pacjentek powyżej 50 roku życia.
Odpowiedź środowiska medycznego na zalecenia SMB
W październiku 2014 roku dwóch szwajcarskich lekarzy na łamach JAMA Internal Medicine skomentowało zalecenia SMB. Wytknęli oni jego członkom, iż nie rozważyli korzyści płynących z przesiewowych badań mammograficznych i nie podali jednocześnie ani nowych dowodów przemawiających za nimi, ani takich przemawiających przeciwko nim. Lekarze podkreślili, iż aby podejmować świadome decyzje, kobiety muszą otrzymywać jasne, obiektywne i wyczerpujące informacje. Zaznaczyli też potrzebę aktualizacji dowodów dotyczących mammografii przesiewowej, podkreślając jednak, iż śmiertelność nie jest jedynym istotnym czynnikiem wpływającym na wyniki badań.
Stowarzyszenie Swiss Cancer League zaangażowane w walkę z rakiem odrzuciło raport SMB. Ostatecznym dowodem obalającym omawianą tezę była z kolei reakcja Federal Office of Public Health (szwajcarski odpowiednik naszego Ministerstwa Zdrowia). Instytuacja ta stwierdziła, iż nie ma powodu, aby zmieniać politykę dotyczącą badań przesiewowych w kierunku raka piersi dzięki mammografii, poza dołożeniem wszelkich starań w celu poprawy jakości programów badań przesiewowych. Mammografia jest w dalszym ciągu przez niego zalecana. Zalecenia spotkały się również z międzynarodową krytyką, o której szerzej można przeczytać w artykule Medscape.
Jak wygląda dostęp do badań przesiewowych w Szwajcarii?
Warto zaznaczyć, iż Szwajcaria nie posiada ogólnokrajowego programu badań przesiewowych. Prowadzenie takich programów pozostaje w indywidualnej gestii każdego kantonu. Tylko 11 z 26 szwajcarskich kantonów prowadziło systematyczne programy przesiewowych badań mammograficznych w kwietniu 2014 roku. W pozostałych można było skorzystać z „oportunistycznych” badań mammograficznych w państwowych lub prywatnych gabinetach. Część kantonów współdzieli koszty badania z pacjentkami (muszą one dopłacić 10% jego wartości), w dwóch innych 10% pokrywa fundacja. Łącznie w latach 2014, 2016 i 2018 odpowiednio 50,6%, 40,8% i 41,0% szwajcarskiej populacji mieszkało w kantonie, w którym nie przeprowadzono programu badań przesiewowych w kierunku raka piersi.
Szwajcarska Rada Medyczna zakończyła swoją działalność w 2022 roku, a oficjalnym powodem był fakt, iż w tak małym kraju nie miało sensu utrzymywanie dwóch instytucji o podobnym obszarze działania (w Szwajcarii funkcjonowało jednocześnie Health Technology Assessments).
Mammografia w polskim programie profilaktyki raka piersi
W marcu 2023 roku Rada Przejrzystości AOTMiT zaopiniowała przesunięcie dolnej granicy wieku kwalifikującej do udziału w programie profilaktyki raka piersi z 50 na 45 rok życia, a także górnej granicy wieku z 69 na 74 rok życia. Przy czym w nowych grupach wiekowych sugerowane jest wykonywanie przesiewowej mammografii co 2–3 lata. U kobiet od 50 do 69 r.ż. wykonuje się ją raz na 2 lata, natomiast u kobiet z tej samej grupy wiekowej, u których wystąpił rak piersi wśród członków rodziny lub mutacje w obrębie genów BRCA1 lub BRCA2, wykonuje się ją raz do roku. Zmiany te wchodzą w życie od 1 listopada 2023 r.
Przesiewowe badania mammograficzne są zalecane m.in. przez Radę Unii Europejskiej, United States Preventive Services Task Force i WHO.
Bocko Boris Bilenjki
Błędy językowe zawarte w treści udostępnianych postów sugerują, iż tekst mógł być tłumaczeniem maszynowym z obcego języka. Na dole wpisu widnieje też podpis „Bocko Boris Bilenjki”. Udało nam się dotrzeć do posta źródłowego, który był inspiracją dla polskojęzycznych wpisów. Jego autorem jest użytkownik Bocko Boris Bilenjki, a oryginalny tekst został opublikowany 7 października w języku bośniackim.
 Źródło: Facebook
Źródło: FacebookUżytkownik Bocko Boris Bilenjki posiada co najmniej 8 profili na portalu Facebook (1, 2, 3, 4, 5, 6, 7, 8). 7 oznacza przy swoich postach szerzących dezinformację, a ostatniego używa wyłącznie do promocji swojej pracy. Z jego profilu wynika, iż pochodzi z Sarajewa, ale mieszka w Chorwacji. Z zawodu jest DJem. Efektami swojej pracy dzieli się na swoim kanale w serwisie YouTube.
Bocko Boris Bilenjki szerzy narracje antyukraińskie wpisujące się w propagandę Kremla. Na jego profilu znajdziemy również narracje antyszczepionkowe, o płaskiej Ziemi, jak i posty wspierające spiskowe wyjaśnienia zabójstwa Kennedy’ego. Powiela on wiele teorii spiskowych, w tym tych związanych z ruchem QAnon np. o tym, iż Hilary Clinton jest kanibalką, czy nawiązujących do Nowego Porządku Świata. Jak na osobę mieszkającą w Chorwacji, zaskakująco często odnosi się w swoich wpisach do postaci Donalda Trumpa, dla którego wyraża aprobatę. Na zdjęciu profilowym na jednym ze swoich profili pozuje w koszulce z napisem Russia. Posiada też profil na portalu ВКонтакте (rosyjskim odpowiedniku Facebooka).
 Źródło: Facebook
Źródło: FacebookW czerwcu 2022 roku serbski oddział portalu AFP dementował szerzoną przez niego narrację, jakoby małpia ospa miała być w rzeczywistości AIDS, którym zarażano poprzez szczepienia przeciw COVID-19.
Podsumowanie
Badanie mammograficzne nie należy do najprzyjemniejszych, jednak jest ono podstawowym narzędziem diagnostyki raka piersi i pozwala na jego wykrycie we wczesnym stadium, kiedy rokowania pacjentki są lepsze i dostępne jest mniej agresywne leczenie. Wczesne wprowadzenie skutecznego leczenia wpływa znacząco na obniżenie śmiertelności w wyniku raka piersi. Stąd narracje wykorzystujące fałszywe informacje, mające na celu zniechęcenie kobiet do profilaktyki nowotworowej, cechują się wyjątkowo wysoką szkodliwością społeczną.
Podobne wpisy powinny budzić naszą nieufność, szczególnie jeżeli nie podają źródła danych oraz pisane są językiem zawierającym liczne błędy. Powinniśmy też zwracać szczególną uwagę na to, kim jest osoba, która udostępnia tak kontrowersyjne treści. W szczególności gdy wpływają one na najważniejsze decyzje związane z naszym zdrowiem, mogące w konsekwencji nieść za sobą śmiercionośne skutki. W tym przypadku pierwotny post został napisany przez bośniackiego DJa szerzącego teorie spiskowe QAnon i powielającego propagandę Kremla. Jego mechaniczne tłumaczenie udostępniane było lekkomyślnie nie tylko w Polsce, ale i w Szwajcarii, Niewczech i we Włoszech. To, jak licznie były udostępniane te posty, maluje niepokojący obraz poziomu edukacji medialnej społeczeństwa i niedostateczny poziom rozwoju umiejętności krytycznego myślenia.
Źródła
NFZ: https://nfz-poznan.pl/getAttach.php?AttachID=5226&AttachCtrl=361611
de Groot, J. E., Branderhorst, W., Grimbergen, C. A., den Heeten, G. J., & Broeders, M. J. (2015). Towards personalized compression in mammography: a comparison study between pressure-and force-standardization. European journal of radiology, 84(3), 384-391.
AOTMiT: https://bipold.aotm.gov.pl/assets/files/rada/protokoly/2023_RP/Protokol_RP_13_do%20BIP_REOPTR.pdf
Krajowy Rejestr Nowotworów: https://onkologia.org.pl/pl/mammografia
Grimm, L. J., Avery, C. S., Hendrick, E., & Baker, J. A. (2022). Benefits and risks of mammography screening in women ages 40 to 49 years. Journal of primary care & community health, 13, 21501327211058322.
Román, M., Hofvind, S., von Euler-Chelpin, M., & Castells, X. (2019). Long-term risk of screen-detected and interval breast cancer after false-positive results at mammography screening: Joint analysis of three national cohorts. British journal of cancer, 120(2), 269-275.
American Cancer Society: https://www.cancer.org/cancer/types/breast-cancer/screening-tests-and-early-detection/mammograms/limitations-of-mammograms.html
Sardini, B., Fogh Jørgensen, S., Brønsro Larsen, L., Elhakim, M. T., & Njor, S. H. (2023). Choice of Assessment and Subsequent Risk of Breast Cancer among Women with False-Positive Mammography Screening. Cancers, 15(6), 1867.
Canelo-Aybar, C., Ferreira, D. S., Ballesteros, M., Posso, M., Montero, N., Solà, I., … & Alonso-Coello, P. (2021). Benefits and harms of breast cancer mammography screening for women at average risk of breast cancer: a systematic review for the European Commission Initiative on Breast Cancer. Journal of medical screening, 28(4), 389-404.
Richman, I. B., Long, J. B., Soulos, P. R., Wang, S. Y., & Gross, C. P. (2023). Estimating breast cancer overdiagnosis after screening mammography among older women in the United States. Annals of Internal Medicine, 176(9), 1172-1180.
American Cancer Society: https://www.cancer.org/cancer/types/breast-cancer/screening-tests-and-early-detection/mammograms/mammogram-basics.html
Polski Atom: https://www.gov.pl/web/polski-atom/promieniowanie-jonizujace
Smith-Bindman, R., Kerlikowske, K., Gebretsadik, T., & Newman, J. (2000). Is screening mammography effective in elderly women?∗. The American journal of medicine, 108(2), 112-119.
Chiolero, A., & Rodondi, N. (2014). Lessons from the Swiss Medical Board recommendation against mammography screening programs. JAMA internal medicine, 174(10), 1541-1542.
Federal Office of Public Health: https://www.bag.admin.ch/dam/bag/en/dokumente/kuv-aufsicht/krankenversicherung/sie-fragen-wir-antworten-oblig-kv.pdf.download.pdf/broschuere-sie-fragen-wir-antworten-e.pdf
Medscape: https://www.medscape.com/viewarticle/823781?form=fpf
Bähler, C., Brüngger, B., Ulyte, A., Schwenkglenks, M., von Wyl, V., Dressel, H., … & Blozik, E. (2021). Temporal trends and regional disparities in cancer screening utilization: an observational Swiss claims-based study. BMC public health, 21, 1-12.
Ministerstwo Zdrowia: https://www.gov.pl/web/zdrowie/bezplatna-mammografia-dla-kobiet-45-74-lat-oraz-refundacja-terapii-lekowej-raka-piersi
Rada Unii Europejskiej: https://eur-lex.europa.eu/legal-content/EN/TXT/?uri=celex%3A32003H0878
United States Preventive Services Task Force: https://www.cdc.gov/cancer/breast/basic_info/screening.htm
WHO: https://iris.who.int/bitstream/handle/10665/137339/9789241507936_eng.pdf?sequence=1
















