Moment wdrożenia antybiotykoterapii w leczeniu zapalenia przyzębia może mieć najważniejsze znaczenie dla odbudowy mikrobiomu jamy ustnej – wynika z badania klinicznego naukowców z Harvard School of Dental Medicine.
W leczeniu zaawansowanych chorób przyzębia standardem jest połączenie mechanicznego oczyszczania zębów z antybiotykoterapią. Dotychczas jednak brakowało jednoznacznych dowodów, czy antybiotyki należy wdrażać na początku terapii, czy dopiero po wykonaniu takich zabiegów, jak skaling czy root planing. Nowe badanie kliniczne – pierwsze tego typu – dostarcza istotnych danych, które mogą wpłynąć na codzienną praktykę periodontologiczną.
Antybiotyk wcześniej czy później? Wyniki badania klinicznego
Badanie przeprowadzone przez zespół z Harvard School of Dental Medicine pod kierownictwem dr. Magdy Feres – periodontologa i kierowniczki Katedry Medycyny Jamy Ustnej i Immunologii na Harvardzie – zostało opublikowane w „Journal of Periodontology”.
Celem badania było bezpośrednie porównanie dwóch strategii terapeutycznych: rozpoczęcia antybiotykoterapii w dniu wykonania leczenia mechanicznego oraz wdrożenia antybiotyków dopiero po zakończeniu oczyszczania (po 1-2 tygodniach).
– Przez wiele lat klinicyści dyskutowali, kiedy najlepiej włączyć antybiotyki w terapii periodontologicznej, ale brakowało solidnych dowodów klinicznych. To badanie pozwoliło nam bezpośrednio porównać obie strategie i lepiej zrozumieć ich wpływ na odbudowę mikrobiomu – powiedziała dr Feres.
Obie metody przyniosły istotną poprawę kliniczną. Różnice pojawiły się jednak na poziomie mikrobiologicznym.
Mikrobiom jamy ustnej: szybsza odbudowa przy wcześniejszej antybiotykoterapii
Analiza mikrobiologiczna wykazała, iż moment wdrożenia antybiotyków ma znaczenie dla reorganizacji biofilmu bakteryjnego.
Pacjenci, którzy rozpoczęli antybiotykoterapię na początku leczenia wykazywali szybsze przejście w kierunku zdrowego mikrobiomu, większą stabilność korzystnych bakterii oraz mniejszy wpływ patogenów periodontologicznych. Z kolei w grupie, w której antybiotyki wprowadzono później, korzystne bakterie pozostawały silniej powiązane z drobnoustrojami chorobotwórczymi.
Co istotne, wyniki te były sprzeczne z początkowymi założeniami badaczy. – Zakładaliśmy, iż opóźnienie antybiotykoterapii może być korzystniejsze po zaburzeniu biofilmu przez szkodliwe bakterie. Tymczasem zaobserwowaliśmy, iż wcześniejsze wdrożenie antybiotyków sprzyja szybszej odbudowie zdrowej społeczności mikroorganizmów – dodał dr Eduardo de Souza Oliveira z Harvard School of Dental Medicine, współautor badania
Znaczenie dla zdrowia ogólnego i przyszłości terapii
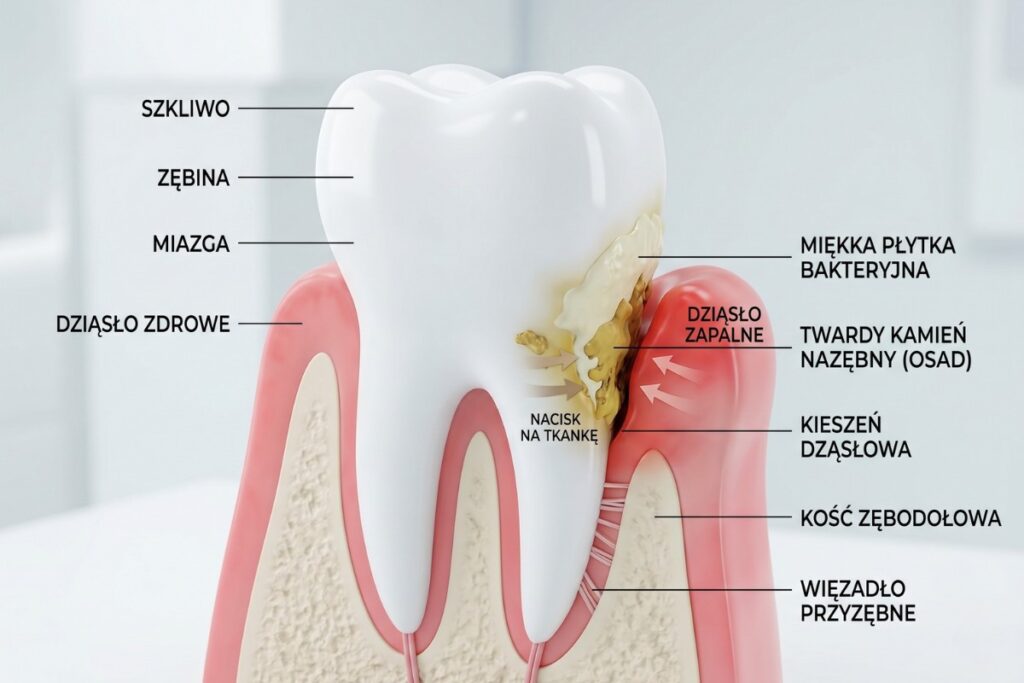
Zapalenie przyzębia to nie tylko problem lokalny – jego związek z chorobami ogólnoustrojowymi, takimi jak choroby sercowo-naczyniowe, cukrzyca czy choroby układu oddechowego, jest dobrze udokumentowany.
Standardowa terapia często obejmuje kombinację antybiotyków, takich jak amoksycylina i metronidazol. Nowe wyniki sugerują jednak, iż nie tylko dobór leków, ale również czas ich podania może wpływać na skuteczność leczenia.
– Poprawa równowagi mikrobiologicznej w jamie ustnej może mieć szersze znaczenie, niż dotychczas sądzono. Badamy m.in. powiązania z takimi chorobami, jak rak jelita grubego. Oś mikrobiom jamy ustnej-jelita stanowi bezpośrednią drogę wpływu zdrowia jamy ustnej na inne narządy – podkreśliła dr Feres.
Zespół badawczy planuje dalsze analizy z wykorzystaniem zaawansowanych metod molekularnych, aby lepiej zrozumieć interakcje między mikrobiomem a układem odpornościowym gospodarza. – Naszym celem jest rozwój spersonalizowanego podejścia do leczenia periodontologicznego. Integracja danych klinicznych i mikrobiologicznych pozwoli lepiej dostosować moment i sposób stosowania antybiotyków do potrzeb konkretnego pacjenta – podsumował dr Oliveira.
Wyniki badania mogą w przyszłości wpłynąć na rekomendacje kliniczne, podkreślając znaczenie precyzyjnego planowania terapii oraz roli mikrobiomu w skutecznym leczeniu chorób przyzębia.
Źródła: https://www.hsdm.harvard.edu
https://aap.onlinelibrary.wiley.com
Zaawansowane zapalenie przyzębia to nie tylko ryzyko utraty zębów, ale także konsekwencji systemowych. – Może ono mieć związek np. z chorobami sercowo-naczyniowymi i z cukrzycą. Tych zależności jest bardzo dużo – mówi prof. dr hab. n. med. Bartłomiej Górski, specjalista periodontologii, adiunkt w Zakładzie Chorób Błony Śluzowej i Przyzębia WUM, kierownik kształcenia specjalizacyjnego z periodontologii, autor i współautor ponad 90 publikacji naukowych, członek m.in. European Federation of Periodontology oraz Polskiego Towarzystwa Periodontologicznego.