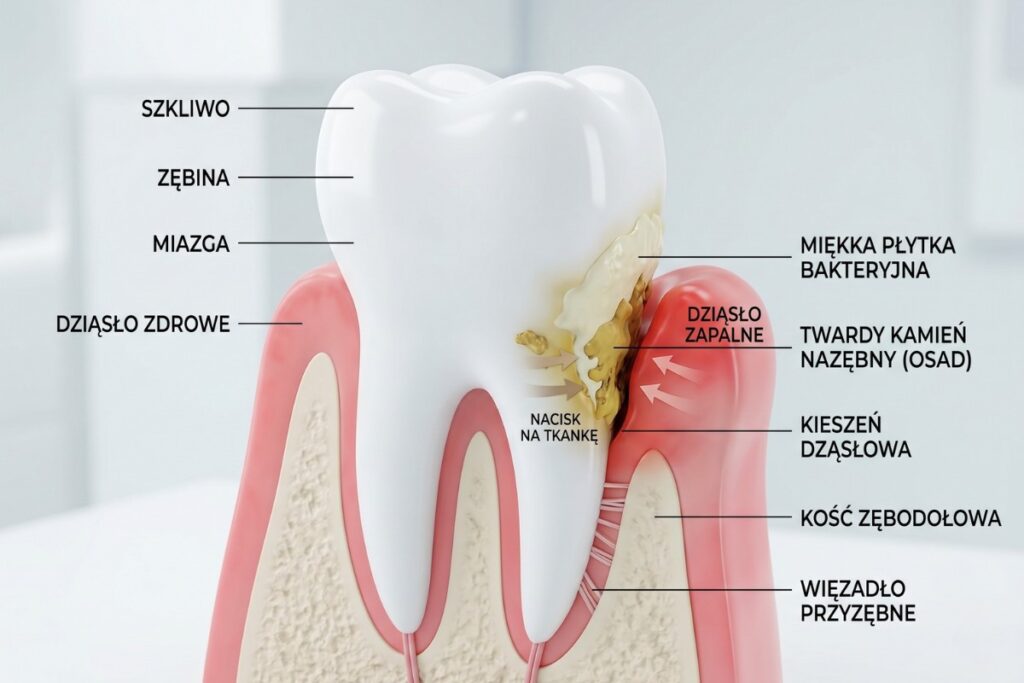
Współczesna implantologia osiągnęła wysoki poziom przewidywalności w zakresie osteointegracji, jednak długoterminowy sukces leczenia często zależy od czynnika, który pozostaje niewidoczny w rutynowej ocenie klinicznej – biofilmu bakteryjnego. Złożone struktury mikroorganizmów kolonizujących powierzchnie implantów stanowią dziś jeden z głównych obszarów badań i wyzwań terapeutycznych, skłaniając do rewizji dotychczasowych metod postępowania.
Biofilm nie jest przypadkowym skupiskiem bakterii, ale wysoko zorganizowaną strukturą mikrobiologiczną, w której komórki drobnoustrojów funkcjonują w otoczeniu macierzy zewnątrzkomórkowej (EPS). Struktura ta zapewnia bakteriom ochronę przed czynnikami środowiskowymi, w tym przed działaniem środków antyseptycznych i antybiotyków.
Jak wskazują badania zespołu kierowanego przez prof. Iaina L. Chapple’a z Uniwersytetu w Birmingham, biofilm odgrywa kluczową rolę w patogenezie chorób przyzębia i tkanek okołowszczepowych, stanowiąc główny czynnik inicjujący odpowiedź zapalną gospodarza. W kontekście implantów proces ten przebiega analogicznie, choć często szybciej i bardziej dynamicznie.
Powierzchnia implantu jako środowisko kolonizacji
Powierzchnia implantu, niezależnie od zastosowanej technologii jej modyfikacji, stanowi sprzyjające środowisko dla adhezji mikroorganizmów. Mikrostruktura i nanostruktura, która sprzyja osteointegracji, jednocześnie ułatwia retencję bakterii.
Z kolei badania przeprowadzone przez zespół dr. Georgiosa Kotsakisa z Uniwersytetu Stanu Waszyngton wskazują, iż biofilm może formować się na powierzchni implantu już w ciągu kilku godzin od jego ekspozycji w jamie ustnej. Co więcej, jego skład mikrobiologiczny z czasem ulega zmianom, prowadząc do dominacji bakterii beztlenowych związanych z procesami zapalnymi.
Od biofilmu do periimplantitis
Rozwój biofilmu stanowi punkt wyjścia dla powstawania zapalenia błony śluzowej wokół implantu (periimplant mucositis), które – w przypadku braku skutecznych działań – może prowadzić do periimplantitis.
Zespół prof. Torda Berglunda z Uniwersytetu w Göteborgu podkreśla, iż kluczowym elementem tego procesu jest nie tylko obecność bakterii, ale również odpowiedź immunologiczna gospodarza oraz zaburzenie równowagi mikrobiologicznej. W efekcie dochodzi do destrukcji tkanek miękkich oraz zaniku kości wyrostka zębodołowego.
Dlaczego biofilm jest tak trudny do eliminacji?
Jednym z największych wyzwań klinicznych jest wysoka odporność biofilmu na standardowe metody leczenia, ponieważ bakterie funkcjonujące w strukturze biofilmu wykazują znaczną tolerancję na antybiotyki.
Macierz EPS ogranicza penetrację substancji aktywnych, a zróżnicowanie metaboliczne mikroorganizmów utrudnia ich całkowitą eliminację. W praktyce oznacza to, iż choćby intensywne leczenie może nie prowadzić do pełnego usunięcia biofilmu, a jedynie do jego częściowej redukcji.
Nowe kierunki w profilaktyce i terapii
W odpowiedzi na ograniczenia tradycyjnych metod leczenia rozwijane są nowe metody ukierunkowane na kontrolę biofilmu, a nie wyłącznie jego eliminację. Obejmują one m.in. modyfikacje powierzchni implantów o adekwatnościach antybakteryjnych, zastosowanie nanotechnologii oraz systemów kontrolowanego uwalniania substancji aktywnych.
Coraz większe znaczenie przypisuje się również podejściu mikrobiologicznemu, w którym celem nie jest całkowita eliminacja bakterii, ale przywrócenie równowagi mikrobiomu jamy ustnej.
Implant jako ekosystem biologiczny
Współczesne podejście do implantologii coraz częściej odchodzi od postrzegania implantu wyłącznie jako struktury mechanicznej. Zamiast tego traktuje się go jako element złożonego ekosystemu biologicznego, obejmującego tkanki gospodarza, mikrobiom oraz czynniki środowiskowe. Z tej perspektywy sukces leczenia nie zależy wyłącznie od jakości materiału czy techniki chirurgicznej, ale od zdolności utrzymania długoterminowej równowagi biologicznej.
Źródło: https://www.drbicuspid.com/
Jakiego rodzaju niepożądane reakcje tkanek sąsiadujących z implantem może, a choćby powinien przewidzieć lekarz dentysta? – Przede wszystkim musimy brać pod uwagę odpowiedź organizmu na obecność ciała obcego, jakim tak naprawdę jest implant – mówi lek. stom. Wojciech Ryncarz, Master of Science w dziedzinie Implantologii Stomatologicznej na Uniwersytecie we Frankfurcie, absolwent Studium Podyplomowego Kois Center w Seattle, jeden z pionierów leczenia implantoprotetycznego w Polsce oraz członek-założyciel Polskiej Akademii Stomatologii Estetycznej (PASE).